Infekční onemocnění v průběhu těhotenství může ohrozit nejenom matku, ale i plod a celý průběh těhotenství. Těhotné ženy mají zvýšené riziko závažných infekcí. Důvodem jsou jednak mechanické a patofyziologické změny, jako je nižší dechový objem, imunitní adaptace na plod, pak také samotné imunologické změny. V průběhu těhotenství dochází k vzestupu hladin progesteronu, který potlačuje mateřskou imunitní odpověď a mění rovnováhu mezi Th1 a Th2 odpovědí. Dochází k poklesu počtu T lymfocytů (jak CD3+, tak CD4+ a CD8+), poklesu zánětlivých cytokinů, snižuje se aktivita T a B buněk a přirozených zabíječů. Vzhledem k tomu se závažnost infekcí s postupujícím těhotenstvím zvyšuje.
Očkování v průběhu těhotenství je benefitem nejenom pro očkovanou matku, ale také pro jejího novorozence, který získá od matky prostřednictvím mateřských protilátek. Kojenec je tak chráněn do doby, než bude moci vzhledem k věku být očkován. Novorozenci a kojenci v prvních měsících života mají v porovnání se staršími dětmi zvýšené riziko závažných komplikací infekčních onemocnění a v tomto věku je ještě není možné chránit aktivní imunizací. Očkování ženy v těhotenství snižuje riziko infekce a následných komplikací pro ženu, snižuje riziko předčasného porodu, případně dalších porodních komplikací, dále snižuje riziko onemocnění a jeho vážného průběhu pro dítě. Očkování těhotných žen by se proto mělo stát standardní součástí prenatální péče chránící zdraví samotné ženy i jejího dítěte.
Význam očkování těhotných žen zahrnuje zejména:
- Ochranu matky před infekcemi.
- Ochranu plodu a novorozence pasivní imunizací.
- Snížení rizika těžkého průběhu chřipky a covid‑19.
- Dostupnost dat o bezpečnosti vakcinace během těhotenství.
- Prevenci závažných následků pro dítě a prevenci vzniku vrozených vad.
- Snížení šíření infekcí v blízkém okolí ‑ ochranu zranitelných osob.
- Dlouhodobou ochranu dítěte po dobu až 6 měsíců po porodu.
- Dostupnost schválených a registrovaných vakcín pro těhotné.
- Vysokou motivaci chránit dítě, ale i těhotnou ženu.
- Průběh těhotenství nekomplikovaný nemocemi, kterým lze předcházet očkováním.
U všech těhotných žen jsou indikovaná očkování proti následujícím onemocněním:
- chřipka,
- pertuse (černý kašel),
- covid‑19,
- infekce způsobené respiračním syncytiálním virem (RSV).
Chřipka
Chřipka patří mezi běžné respirační infekce dýchacích cest. K většině případů chřipky dochází během každoročních epidemií v zimních a jarních měsících. Těhotné ženy mají větší pravděpodobnost, že budou mít vážné onemocnění chřipkou kvůli změnám imunitních, srdečních a plicních funkcí během těhotenství. Těhotné ženy mají zvýšené riziko komplikovaného průběhu chřipky a až 7 x vyšší riziko hospitalizace i úmrtí. Chřipková infekce v těhotenství zvyšuje riziko narození mrtvého dítěte a může způsobit předčasný porod a další porodní komplikace. Riziko závažné infekce v těhotenství zvyšuje přítomnost komorbidit, jako jsou zejména astma bronchiale, diabetes mellitus nebo obezita.
Očkování proti chřipce účinně zabraňuje infekci u těhotných žen i u jejich novorozenců a kojenců prostřednictvím přenosu mateřských protilátek. Inaktivované vakcíny proti chřipce se těhotným ženám bezpečně aplikují již více než 60 let. Klinické studie a observační studie u těhotných žen, včetně studií, které se zabývaly úmrtím plodu, spontánními potraty a vrozenými malformacemi, nezjistily žádné důkazy o nežádoucích účincích spojených s inaktivovanou vakcínou proti chřipce ani u žen, ani u jejich novorozenců. Studie nezjistily žádné zvýšení rizika potratu po očkování proti chřipce během těhotenství.
Zvýšené riziko závažného průběhu chřipky mají také kojenci. Všechny ženy by měly být v každém těhotenství očkované proti chřipce s cílem ochrany ženy, těhotenství i dítěte v prvních měsících života. Očkování se provádí standardní dávkou inaktivované chřipkové vakcíny (IIV‑SD), a to bez ohledu na gestační věk. Živá oslabená vakcína proti chřipce (LAIV) se pro nedostatek údajů o jejím podávání těhotným ženám a omezeným poznatkům o souvisejících rizicích pro matku a plod v těhotenství nedoporučuje.
Doporučení
Výše uvedené odborné lékařské společnosti doporučují, aby těhotné ženy byly očkované vakcínou proti chřipce pro danou sezónu během jakéhokoli trimestru těhotenství (viz očkovací kalendář těhotných žen). Optimální načasování očkování představuje aplikaci vakcíny v období od října do prosince daného roku. Načasování pomáhá chránit těhotnou ženu před tím, než se aktivita chřipky začne zvyšovat, proto je vhodné aplikovat vakcínu již v průběhu měsíce října. U žen, které jsou již ve třetím trimestru, se očkování provede co nejdříve po dostupnosti očkovací látky pro danou chřipkovou sezónu. Pokud se bude těhotná žena nacházet v třetím trimestru již v měsíci srpnu a září, je vhodné zahájit očkování co nejdříve, kdy bude vakcína dostupná, protože to může pomoci chránit také její dítě před chřipkou několik měsíců po jeho narození. Očkování proti chřipce je indikováno v každé graviditě.
Celé doporučení České vakcinologické společnosti ČLS JEP k očkování proti chřipce je k dispozici na webových stránkách společnosti:
Pertuse (černý kašel)
Pertuse je bakteriální infekce dýchacích cest s celoročním výskytem. Černý kašel je nebezpečný zejména pro malé děti a chronicky nemocné, přičemž u nejmenších dětí může způsobit závažné komplikace včetně zápalu plic. Závažnou, nezřídka fatální komplikací pertuse bývá bronchopneumonie a plicní hypertenze. Plošné očkování dětí umožnilo kontrolu tohoto infekčního onemocnění, ale nevede k jeho eliminaci. Nejvyšší riziko závažného průběhu pertuse včetně úmrtí mají kojenci v prvních měsících života, kdy ještě nemohou být sami řádně očkováni. Pro nejmenší děti jsou nejčastějším zdrojem černého kašle dospělí, zejména nejbližší příbuzní (sourozenci, rodiče, prarodiče).
Očkováním těhotných žen proti pertusi se předchází onemocnění nejmenších dětí, které nemohou být vakcinovány kvůli věku (očkuje se od započatého 9. týdne po narození dítěte). Zavedení očkování těhotných vedlo ke snížení výskytu onemocnění u kojenců. Vhodně načasovaná vakcinace v graviditě vede k dostatečnému přenosu mateřských protilátek do těla plodu. Největší přenos protilátek z matky na plod je zaznamenáván ke konci těhotenství. K přenosu protilátek dochází také v průběhu porodu a při kojení. Přenos mateřských protilátek je zahájen přibližně za 2 týdny po očkování těhotné ženy. Po narození je dítě mateřskými protilátkami chráněno před závažným průběhem onemocnění během nejkritičtějšího období prvních dvou měsíců života, kdy ještě nemůže být očkováno. Vakcinace snižuje riziko pertuse pro těhotnou ženu, ale především účinně chrání dítě v prvních měsících života.
Doporučení
Výše uvedené odborné lékařské společnosti doporučují, aby těhotné ženy byly očkované vakcínou proti pertusi (Tdap, vakcína s tetanickým toxoidem, se sníženým množstvím tetanického a difterického toxoidu a acelulární pertusovou složkou, případně Tdap vakcína s polio složkou). Očkování se provádí kombinovanou očkovací látkou proti tetanu, záškrtu a pertusi, označovanou zkratkou Tdap (Boostrix nebo Adacel) nebo Tdap‑IPV (Boostrix polio nebo Adacel polio). Očkování proti pertusi by mělo být provedeno v každém těhotenství. Aplikace jedné dávky vakcíny je doporučena v 27. ‑ 36. gestačním týdnu, nejlépe během dřívější části tohoto časového období. V gestačním věku 37+ je očkování též indikováno, pokud nebylo provedeno dříve, ale jeho benefit může být nižší z důvodu kratšího času pro transplacentární přenos protilátek. Vakcínu lze aplikovat i bezprostředně po porodu, pokud nebyla žena očkována v těhotenství. Proto je ženám, které nebyly očkovány v těhotenství proti pertusi, doporučeno podání jedné dávky vakcíny s pertusovou složkou ihned po porodu, aby se minimalizovalo riziko přenosu onemocnění na novorozence. Očkování proti pertusi je bezpečné také pro kojící ženy. Očkování po porodu poskytne dítěti pouze nepřímou ochranu, která je mnohem méně účinná, a proto není preferována.
Celé doporučení České vakcinologické společnosti ČLS JEP k očkování těhotných proti pertusi je k dispozici na webových stránkách společnosti:
Covid‑19
V případě onemocnění covid‑19 bylo prokázáno, že infekce způsobuje u těhotných žen 15 x častější riziko úmrtí v porovnání s kontrolní skupinou žen, 6 x vyšší riziko závažného průběhu nemoci, 14 x častější potřebu intubace pro dechové obtíže a dokonce 22 x častější riziko předčasného porodu (2). Infekce SARS‑CoV‑2 v době těhotenství je spojena s vyšším rizikem úmrtí plodu (odds ratio (OR)= 2,21), předčasným porodem (OR=2,17), preeklampsií/eklampsií (OR=1,55) nebo rizikem nutnosti akutního porodu císařským řezem (OR=1,63) (3). Vyšší riziko závažného průběhu onemocnění covid‑19 mají těhotné ženy zejména ve třetím trimestru těhotenství. Podobné zkušenosti byly zaznamenány z předchozích koronavirových pandemií.
Těhotné ženy se symptomatickou infekcí covid‑19 mají v porovnání s netěhotnými ženami zvýšené riziko přijetí na jednotku intenzivní péče (10,5 vs 3,9 na 1000 případů), nutnosti mechanické ventilace (2,9 vs 1,1 na 1000 případů) a úmrtí (1,5 vs 1,2 na 1000 případů).
Doporučení
Výše uvedené odborné lékařské společnosti doporučují, aby těhotné ženy byly očkované vakcínou proti covid‑19 pro danou sezónu během jakéhokoli trimestru těhotenství, bez ohledu na gestační věk (viz očkovací kalendář těhotných žen). Optimální načasování očkování představuje aplikaci vakcíny v období od září do prosince daného roku. U žen, které jsou již ve třetím trimestru, se očkování provede co nejdříve po dostupnosti očkovací látky pro danou sezónu covid‑19. Podobně jako vakcína proti chřipce chrání očkování jak těhotnou ženu, tak její dítě. Časování vakcinace může být přizpůsobeno aktuální situaci komunitního šíření viru SARS‑CoV‑2 v populaci. Při nízké úrovni komunitního šíření viru v populaci a tedy nízkém riziko infekce těhotné ženy je vhodné očkování provést až od začátku třetího trimestru s cílem dosažení maximálního transplacentárního přenosu protilátek. Při vysoké úrovni komunitního šíření viru se vakcinace provede co nejdříve bez ohledu na stadium gravidity. Očkování proti covid‑19 je indikováno v každé graviditě.
Celé doporučení České vakcinologické společnosti ČLS JEP k očkování proti nemoci covid‑19 je k dispozici na webových stránkách společnosti:
Infekce respiračním syncytiálním virem (RSV)
Infekce RSV je významnou příčinou morbidity a mortality v časném kojeneckém věku, které tvoří téměř 2/3 všech akutních respiračních infekcí u kojenců a malých dětí celosvětově. Světová zdravotnická organizace odhaduje, že RSV odpovídá za více než 60 % akutních respiračních infekcí u kojenců a malých dětí po celém světě a RSV tak patří mezi nejčastější etiologické agens respiračních infekcí u malých dětí. Většina kojenců je exponována infekci RSV komunitně při kontaktu s jinými dětmi. Komunitní přenos infekce RSV je zodpovědný za 54,8 % všech případů. Nejčastějším zdrojem nákazy pro kojence jsou jeho sourozenci, následované dětmi v blízké rodině, jako jsou bratranci a sestřenice. Zdrojem infekce RSV pro kojence může být také jeho matka nebo otec. Příznaky a závažnost onemocnění RSV u kojenců nelze předvídat, může probíhat v mírné formě až po život ohrožující stavy. V současnosti není dostupná žádná specifická léčba a k dispozici je pouze léčby podpůrná. Předpokládá se, že více než 97 % ze všech dětí bude do 2 let věku infikováno RSV. Obecně se udává, že nejvyšší riziko infekce RSV je pro nedonošené děti, ale zdravotní dopady jsou významné také pro zcela zdravé a donošené děti.
Vzhledem k tomu, že není dostupná žádná očkovací látka pro aktivní imunizaci kojenců proti infekcím RSV, je jedinou možnou cestou pasivní imunizace. Pasivní imunizaci novorozenců a kojenců lze provést buď očkováním matek v průběhu těhotenství spojenou s transferem mateřských protilátek v průběhu těhotenství a během porodu na plod a novorozence nebo podáním specifických protilátek novorozencům a kojencům.
Očkování těhotné ženy vede k aktivní imunizaci očkované ženy a také k pasivní imunizaci novorozenců a kojenců očkovaných matek, kdy novorozenci a kojenci mohou získat ochranu proti infekci RSV od narození až do 6 měsíců věku. Mateřská vakcína snižuje riziko hospitalizací a závažné RSV infekce u kojenců po dobu prvních 6 měsíců po jejich narození. Děti narozené matkám, které dostanou vakcínu proti RSV alespoň 2 týdny před porodem, budou dostatečně chráněny. Vzhledem k potřebě maximálního možného přenosu mateřských protilátek u očkovaných žen v průběhu těhotenství na plod, respektive kojence, je velice důležité správné načasování aplikace vakcíny. Proto se očkování těhotných žen doporučuje během určitých měsíců roku, aby se maximalizovala ochrana během sezóny infekce RSV.
Doporučení
Výše uvedené odborné lékařské společnosti doporučují, aby všechny těhotné ženy byly očkované vakcínou proti infekci RSV v průběhu těhotenství. Vakcína proti RSV se doporučuje všem ženám, pokud jsou těhotné v období 24 ‑ 36 gestačního týdne během měsíců září až leden (viz očkovací kalendář těhotných žen). Doporučené schéma očkování v sobě zahrnuje aplikaci jedné dávky vakcíny. Je důležité, aby kojenec měl ochranu před sezónou výskytu RSV, která zpravidla vrcholí mezi prosincem a lednem. Pokud již byla při předchozím těhotenství žena proti RSV očkována, další dávka v současné graviditě není indikována. Vakcínu Abrysvo lze simultánně podávat v průběhu těhotenství s vakcínou proti chřipce. Novorozenci a kojenci očkovaných matek nemají indikovanou aplikaci monoklonálních protilátek proti infekci RSV infekci.
Obecně platí, že v případě nutnosti aplikace dalších inaktivovaných vakcín v průběhu těhotenství (proti chřipce, tetanu, černému kašli) není nutné dodržovat žádný interval mezi aplikací různých očkovacích látek. V SPC vakcíny Abrysvo se nicméně uvádí doporučení intervalu nejméně dvou týdnů mezi podáním přípravku Abrysvo a očkovací látky proti tetanu, záškrtu a i černému kašli (Tdap). Toto stanovisko vychází z výsledků získaných při očkování netěhotných žen, kterým byla současně podána vakcína vakcína Tdap. Při současném podávání přípravku Abrysvo s očkovací látkou Tdap byly imunitní odpovědi na RSV, záškrt a tetanus non‑inferiorní k odpovědím vyvolaným samostatně podávanými vakcínami. Avšak imunitní odpověď na pertusovou složku byla při společném podání nižší ve srovnání se samostatným podáním a kritéria non‑inferiority nesplňovala. Klinický význam tohoto zjištění je neznámý, proto jeho praktická využitelnost je minimální. Vakcíny je možné také aplikovat simultánně, v jeden den, ale vždy do jiného aplikačního místa.
Další očkování
Kromě výše uvedených očkování, je možné gravidní ženě v případě rizika vzniku tetanu aplikovat tetanický toxoid, popřípadě i tetanický hyperimunní globulin. U gravidních žen, které nebyly řádně očkovány nebo nebyla primovakcinace dokončena a je potřeba u nich zahájit kompletní třídávkové schéma, je možné zahájit vakcinaci i během těhotenství. V případě potřeby se např. třetí dávka aplikuje i v období po porodu, aby se dokončilo celé schéma.
Bezpečnost vakcíny proti virové hepatitidě typu A (VHA) u gravidních žen nebyla stanovena z důvodu chybějících validních dat. Nicméně, vzhledem k tomu, že se jedná o inaktivovanou vakcínu, předpokládá se velmi nízké, spíše teoretické riziko poškození plodu po vakcinaci gravidní ženy. V rozhodování zda očkovat musí být riziko, že gravidní žena onemocní VHA vyšší než možné riziko spojené s vakcinací proti VHA. Těhotné ženy, které jsou v riziku onemocnění virovou hepatitidou typu B (VHB), například pro více sexuálních partnerů, léčené pro pohlavní choroby, injekční narkomanky, HBsAg pozitivní partner či člen domácnosti a nebyly dosud očkovány, měly by být během gravidity očkovány kompletním, třídávkovým schématem. Také u specifického vysoce imunního globulinu proti VHB není známo žádné riziko poškození plodu při pasivní imunizaci gravidní ženy.
Bezpečnost vakcín proti pneumokokovým onemocněním během očkování v graviditě nebyla hodnocena, proto chybí potřebná bezpečnostní data. Dosud ale nebyla hlášena žádná poškození nebo negativní efekt na plod u žen, které byly očkovány náhodně v průběhu těhotenství, kdy se o graviditě nevědělo. Při aplikaci je nutné vždy zvážit individuální prospěch z očkování proti pneumokokovým onemocněním u těhotné ženy, například doporučené očkování v případě asplenie/hyposplenie.
S ohledem na závažnost onemocnění vzteklinou, v případě vysokého rizika kontaminace rány při poranění zvířetem, má být provedeno očkování v těhotenství v souladu s běžným očkovacím schématem.
Bezpečnost vakcín proti klíšťové meningoencefalitidě u těhotných žen nebyla dosud stanovena. Případná aplikace během těhotenství je možná pouze ve specifických případech, kdy prospěch z vakcinace jasně převýší nejasné riziko možného poškození plodu nebo novorozence. Proto by měl být každý případ posuzován striktně individuálně a vakcinovat pouze ve výjimečných případech.
Podobně také u dalších vakcín, jako jsou vakcíny proti meningokokovým onemocněním, proti infekcím lidským papilomavirem, proti pásovému oparu, dětské přenosné obrně nebo žluté zimnici, nejsou k dispozici validní údaje potvrzující bezpečnost aplikace v průběhu těhotenství, proto očkování může být provedeno pouze v případě, že jeho přínos je vyšší než riziko možného poškození plodu.
Očkování živými vakcínami je v průběhu těhotenství kontraindikováno. V průběhu těhotenství jsou kontraindikovány vakcíny proti spalničkám, zarděnkám, příušnicím, proti tuberkulóze, proti japonské encefalitidě, ale také proti planým neštovicím. V současné době není dostatek validních údajů o bezpečnosti očkování proti planým neštovicím živou VZV vakcínou u gravidních žen a vliv VZV vakcíny na fétus je dosud stále neznámý. Proto by gravidním ženám neměla být tato vakcína aplikována. Zároveň ženy, které byly očkovány, by měly být poučeny o nutnosti adekvátní ochrany před početím po dobu 1 měsíce (dle české příbalové informace u Varilrixu až 3 měsíce) po každé dávce vakcíny. Očkované osoby nepřenáší vakcinální virus na kontakty, a proto nejsou rizikem pro své okolí ani pro gravidní ženu s kterou jsou v kontaktu. Přes to se někdy řeší situace, zda je možné aplikovat živou atenuovanou očkovací látku proti planým neštovicím nebo proti spalničkám, příušnicím a zarděnkám dítěti, jehož matka je těhotná, z obavy o přenos vakcinálního kmene z očkovaného dítěte na těhotnou ženu. Přenos VZV z očkovaného na vnímavého je velmi vzácný a teoreticky k němu může dojít pouze v případě výskytu makulózní vyrážky u očkovaného. Vyrážka se může objevit u 1‑5 % očkovaných, zpravidla v období 5‑26 dní po očkování. Vzhledem k velmi nízkému riziku přenosu vakcinálního viru z očkovaného, vakcíny proti spalničkám, zarděnkám, příušnicím nebo varicele mohou být bezpečně aplikovány dětem s kontaktem s těhotnými ženami. Dojde‑li k vakcinaci ženy, o jejíž graviditě se během očkování nevědělo, nebo žena otěhotněla během 4 týdnů po vakcinaci, měla by tato žena být poučena o nutnosti zvýšené sledovanosti vývoje plodu během její gravidity a kontrol v těhotenské poradně. Očkování proti planým neštovicím během gravidity není důvodem pro přerušení těhotenství. Gravidním ženám, které dosud plané neštovice neprodělaly a jsou k infekci vnímavé, se doporučuje při kontaktu s varicelou aplikace specifického anti‑VZV globulinu (VZIG).
Očkovací kalendář těhotných žen
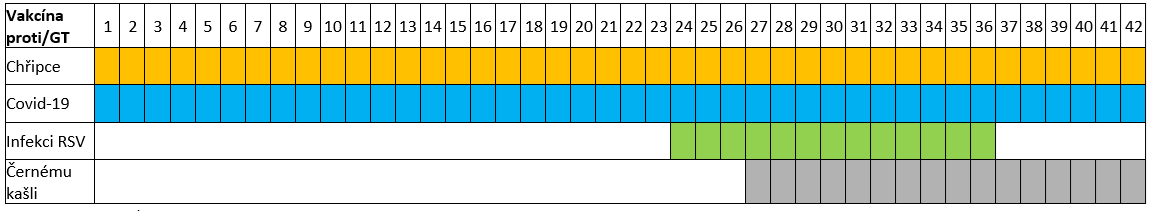
GT = gestační týden
Schváleno výborem České vakcinologické společnosti ČLS JEP dne 9. prosince 2024
Schváleno výborem Odborné společnosti praktických dětských lékařů ČLS JEP dne 4. března 2025
Schváleno výborem Společnosti pro epidemiologii a mikrobiologii ČLS JEP dne 17. dubna 2025
Reference
- Kourtis AP, Read JS, Jamieson DJ. Pregnancy and infection. N Engl J Med. 2014 Jun 5;370(23):2211-8. doi: 10.1056/NEJMra1213566. PMID: 24897084; PMCID: PMC4459512.
- FDA. Maternal Immunization. Vaccines For Use in Pregnancy to Protect Young Infants from disease. Dostupné na: https://www.fda.gov/media/98997/download
- Data from Surveillance for Emerging Threats to Mothers and Babies Network https://www.researchsquare.com/article/rs-491688/v1
- Mertz D, Geraci J, Winkup J, et al. Pregnancy as a risk factor for severe outcomes from influenza virus infection: A systematic review and meta-analysis of observational studies. Vaccine 2017;35(4):521-528. doi: 10.1016/j.vaccine.2016.12.012.
- Mertz D, Lo CK, Lytvyn L, et al. FLURISK-INVESTIGATORS. Pregnancy as a risk factor for severe influenza infection: an individual participant data meta-analysis. BMC Infect Dis. 2019;19(1):683. doi: 10.1186/s12879-019-4318-3.
- Cox S, Posner SF, McPheeters M, et al. Hospitalizations with respiratory illness among pregnant women during influenza season. Obstet Gynecol 2006;107(6):1315-22. doi:10.1097/01.AOG.0000218702.92005.bb.
- Jarvis JR, Dorey RB, Warricker FDM, et al. The effectiveness of influenza vaccination in pregnancy in relation to child health outcomes: Systematic review and meta-analysis. Vaccine 2020;38(7):1601-1613. doi: 10.1016/j.vaccine.2019.12.056.
- CDC. Safety of Influenza Vaccines, 2024. Dostupné na: https://www.cdc.gov/vaccine-safety/vaccines/flu.html.
- Donahue JG, Kieke BA, King JP et al. Association of spontaneous abortion with receipt of inactivated influenza vaccine containing H1N1pdm09 in 2010‑11 and 2011‑12. Vaccine 2017, 40(35):5314-5322; https://doi.org/10.1016/j.vaccine.2017.06.069.
- Emily O’Malley Olsen, Nicole M. Roth, Kathryn Aveni et al. SARS-CoV-2 infections among neonates born to women with SARS-CoV-2 infection: maternal, pregnancy and birth characteristics, 06 May 2021, PREPRINT (Version 1) available at Research Square [https://doi.org/10.21203/rs.3.rs-491688/v1]
- CDC. Guidelines for Vaccinating Pregnant Persons. 2024; dostupné na: https://www.cdc.gov/vaccines-pregnancy/hcp/vaccination-guidelines/index.html